Cứu sống trẻ đối mặt nguy cơ tử vong
Thông tin từ Bệnh viện Nhi Trung ương, bệnh nhi được gia đình đưa vào viện trong tình trạng tăng trương lực cơ liên tục, tím môi, thóp trước căng phồng, co giật, có dấu hiệu tăng áp lực nội sọ, nguy cơ tử vong cao.
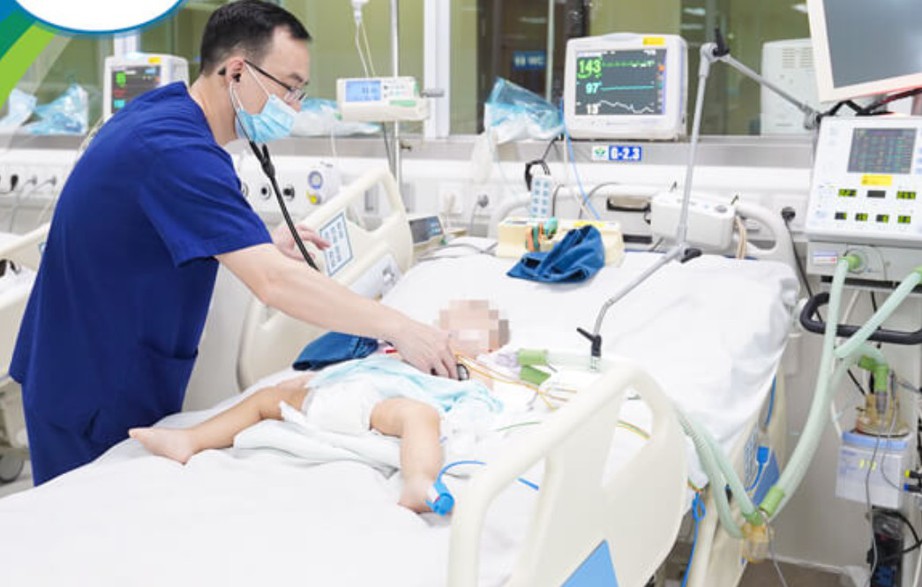
Bệnh nhi nhập viện, điều trị trong tình trạng nguy kịch vì hội chứng rung lắc (ảnh BVCC).
Gia đình cho biết trước đó, trẻ không bị té ngã, chấn thương, chưa co giật lần nào. Sau thăm khám lâm sàng và siêu âm thóp, các bác sĩ nghi ngờ trẻ tổn thương thần kinh. Để xác định chính xác tổn thương, bệnh nhi được tiến hành chụp cộng hưởng từ (MRI) sọ não, soi đáy mắt, kết quả trẻ tụ máu dưới nhện lều tiểu não hai bên và liềm đại não, phù não lan tỏa các bán cầu não 2 bên, kèm xuất huyết võng mạc, phù gai thị, nghi do Hội chứng rung lắc.
Sau khi được xử trí ban đầu tại Khoa Cấp cứu và Chống độc, trẻ được chuyển đến điều trị tại Khoa Điều trị tích cực Nội khoa.
Sau 7 ngày điều trị, trẻ cai được máy thở, dấu hiệu sinh tồn ổn định. Tuy nhiên, trẻ vẫn còn di chứng tăng trương lực cơ, giảm ý thức, nguy cơ cao sẽ để lại di chứng thần kinh lâu dài, gây ảnh hưởng nặng nề đến sự phát triển não bộ, tương tác xã hội cũng như chất lượng cuộc sống của trẻ sau này.
Thói quen bế con rung lắc nguy hiểm thế nào?
ThS.BS Ngô Tiến Đông, Khoa Điều trị tích cực Nội khoa, Bệnh viện Nhi Trung ương cho biết: Đây là một chấn thương não nghiêm trọng xảy ra ở trẻ sơ sinh hoặc trẻ nhỏ khi bị rung lắc mạnh. Hội chứng này xảy ra phổ biến ở trẻ nhỏ dưới 1 tuổi, đặc biệt trong giai đoạn từ 2-4 tháng tuổi, bởi đó là thời điểm trẻ có xu hướng quấy khóc thường xuyên và kéo dài. Tuy nhiên, trẻ dưới 5 tuổi cũng có thể bị ảnh hưởng.
Nguyên nhân dẫn đến Hội chứng rung lắc thường do thói quen bế con rung lắc nhằm mục đích dỗ con bớt quấy khóc, thói quen đưa võng, lắc nôi ru trẻ ngủ, hoặc những động tác làm thay đổi đột ngột tư thế như bế trẻ lên cao, bế thốc dậy, tung cao trẻ,… Trẻ có thể gặp nguy hiểm dù chỉ với 5 giây rung lắc.
Ở trẻ em, đặc biệt là trẻ sơ sinh và trẻ nhỏ, trọng lượng đầu chiếm khoảng 10-15% trọng lượng cơ thể. Ở độ tuổi này, trẻ có cơ cổ rất yếu không đủ sức nâng đỡ đầu vốn có kích thước tương đối lớn, não bộ chưa phát triển nhiều, nằm "trôi nổi" trong môi trường dịch não tủy bao bọc xung quanh. Rung lắc mạnh, gây ra sự tăng - giảm tốc nhanh chóng của não, tác động va đập vào bề mặt cứng bên trong hộp sọ, làm tổn thương não và các mạch máu não, phù não và tăng áp lực nội sọ.
"Hội chứng rung lắc khó có 1 con số thống kê tỷ lệ chính xác. Trên cộng đồng, tôi lo lắng rằng vẫn còn nhiều trường hợp khác trẻ bị tổn thương do Hội chứng rung lắc mà chúng ta bỏ sót. Có nhiều trẻ chỉ biểu hiện quấy khóc, li bì 1-2 ngày rồi vẫn ăn ngủ bình thường, gia đình sẽ bỏ qua giai đoạn đó. Sau này lớn lên, trẻ mới dần có biểu hiện của bại não, thị lực kém, chậm phát triển, lúc đó rất khó biết được căn nguyên và cũng rất muộn để có thể can thiệp, điều trị được", BS Đông cho biết thêm.
Các biểu hiện của hội chứng này rất đa dạng và thường khó phát hiện, dễ nhầm lẫn với các bệnh khác. Thời gian khởi phát có thể là ngay sau khi rung lắc hoặc sau một khoảng thời gian: trẻ quấy khóc, nôn nhiều, bú kém, nhịp thở bất thường, li bì, co giật, hoặc hôn mê. Trong một số trường hợp Hội chứng rung lắc nhẹ, trẻ có thể không biểu hiện triệu chứng ngay, nhưng một thời gian sau có thể gặp phải những vấn đề liên quan đến chậm phát triển tinh thần vận động.
Theo khuyến cáo của bác sĩ Nhi khoa, các bậc phụ huynh phải ghi nhớ rằng tuyệt đối không thực hiện những động tác xoay chuyển đầu trẻ một cách đột ngột như: Rung lắc nôi đối với trẻ nhỏ; bế thốc ngược; xốc vác trẻ gấp gáp; tung hứng trẻ khi nô đùa; tát, đánh vào tai, vào đầu, vào mặt trẻ.
Theo thống kê của Trung tâm quốc gia về Hội chứng rung lắc trẻ em tại Mỹ ước tính, ở Mỹ có 1.000-1.300 trường hợp được ghi nhận mỗi năm. Trong các trường hợp ghi nhận được, ¼ số trẻ tử vong, 80% trẻ sống sót bị tổn thương vĩnh viễn như bại não, liệt, mất thị lực, thiểu năng trí tuệ, động kinh.
Khi trẻ xuất hiện những dấu hiệu nghi ngờ tổn thương não do Hội chứng rung lắc, phụ huynh cần:
- Nhanh chóng gọi xe cứu thương đến bệnh viện gần nhất để được thăm khám và điều trị kịp thời.
- Hạn chế bế xốc hay rung lắc thêm để gọi trẻ tỉnh lại, không cho trẻ ăn hoặc uống nước trước khi có cấp cứu hỗ trợ.
- Nếu trẻ ngừng thở, phụ huynh cần chủ động thực hiện hô hấp nhân tạo. Trong một số trường hợp, trẻ có thể bị nôn trớ, để tránh bị sặc, hãy nhẹ nhàng đặt nghiêng đầu và người trẻ theo một trục đồng nhất.





Bình luận bài viết (0)
Gửi bình luận